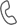Опухоли позвоночного канала
Опухоли позвоночного канала — новообразования, развивающиеся в веществе или оболочках спинного мозга или в полости позвоночного канала. Они могут быть добро- и злокачественными и одинаково часто поражают пациентов обоих полов в возрасте от 30-ти до 50-ти лет. Большинство опухолей спинного мозга (в отличие от опухолей головного мозга) являются доброкачественными.
В зависимости от отношения опухоли к спинному мозгу и его оболочкам выделяют:
- интрамедуллярные опухоли спинного мозга;
- интрадуральные экстрамедуллярные;
- экстрадуральные опухоли
Интрамедуллярные опухоли спинного мозга – опухоли, рост которых начинается внутри паренхимы спинного мозга. Данные опухоли составляют около 5% всех спинальных опухолей. Самые частые опухоли: эпендимомы (примерно 45%), астроцитомы (примерно 35%), гемангиобластомы (примерно 10%), прочие (выявляют крайне редко) — лимфома, олигодендроглиома, метастазы.
Интрадуральные экстрамедуллярные - опухоли, развивающиеся из корешков и оболочек спинного мозга. Составляют около 40% всех спинальных опухолей. Самые частые интрадуральные опухоли - это менингиомы (опухоли оболочек спинного мозга) и шванномы (опухоли корешков спинного мозга). Меньше встречаются эпендимомы и липомы.
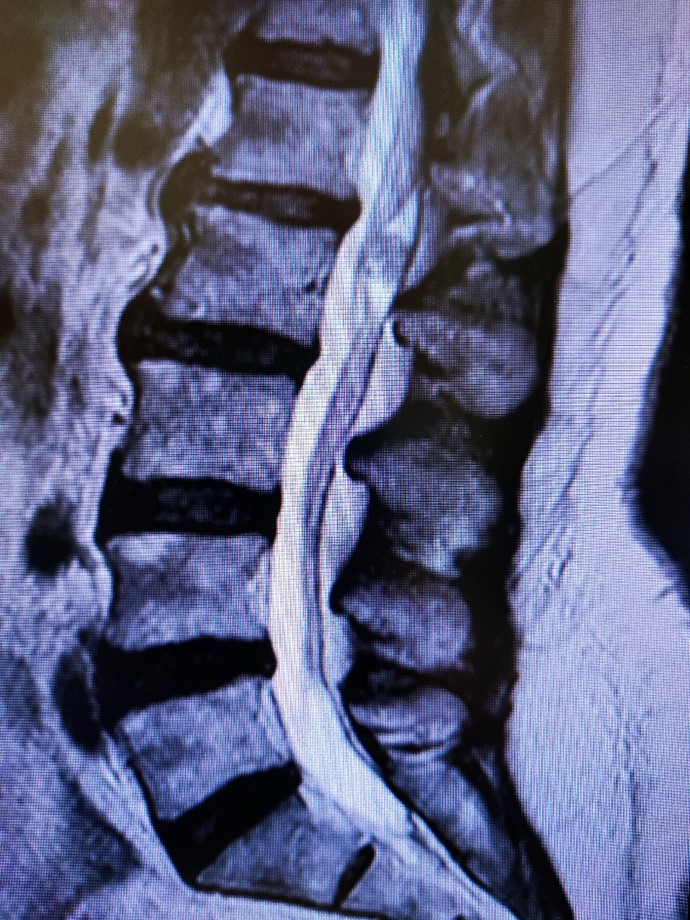
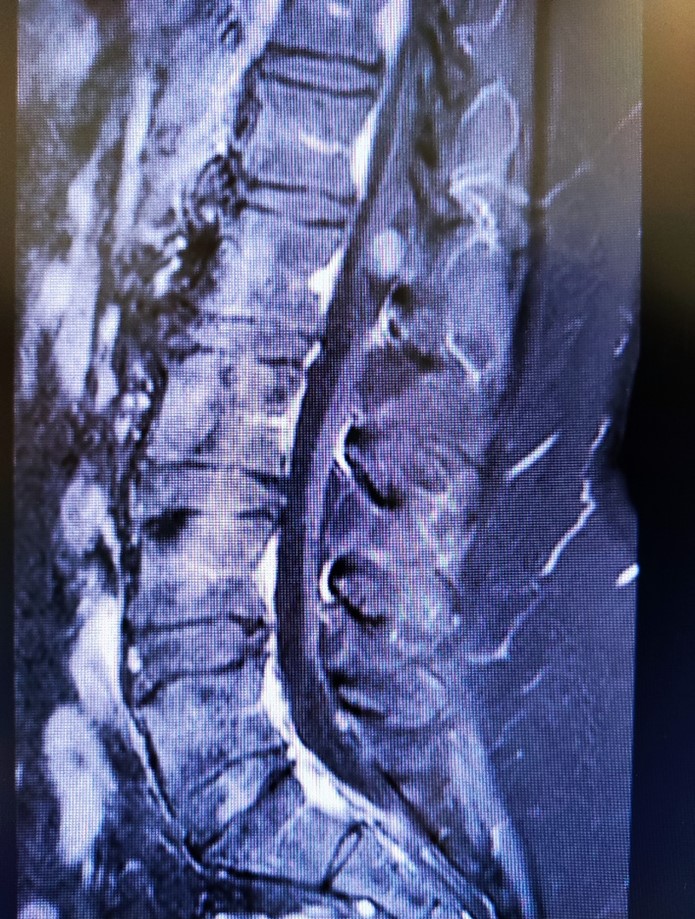
Рис.1. Интрадурально на уровне L2 позвонка определяется, прилежащая к задней стенке дурального мешка, опухоль округлой формы с четкими контурами, на постконтрастных изображениях неоднородно интенсивно накапливающая контрастное вещество (меланотическая шваннома).
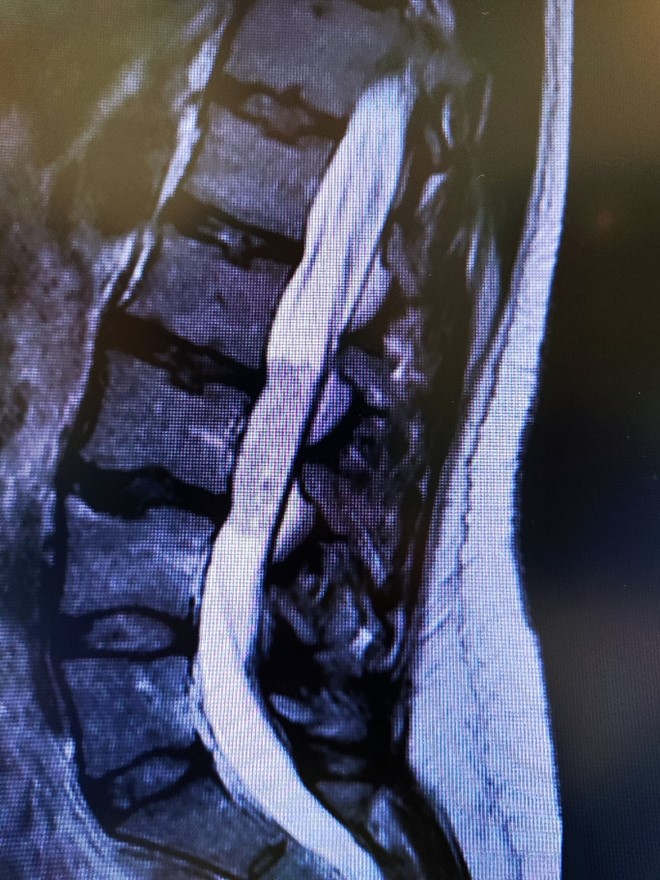
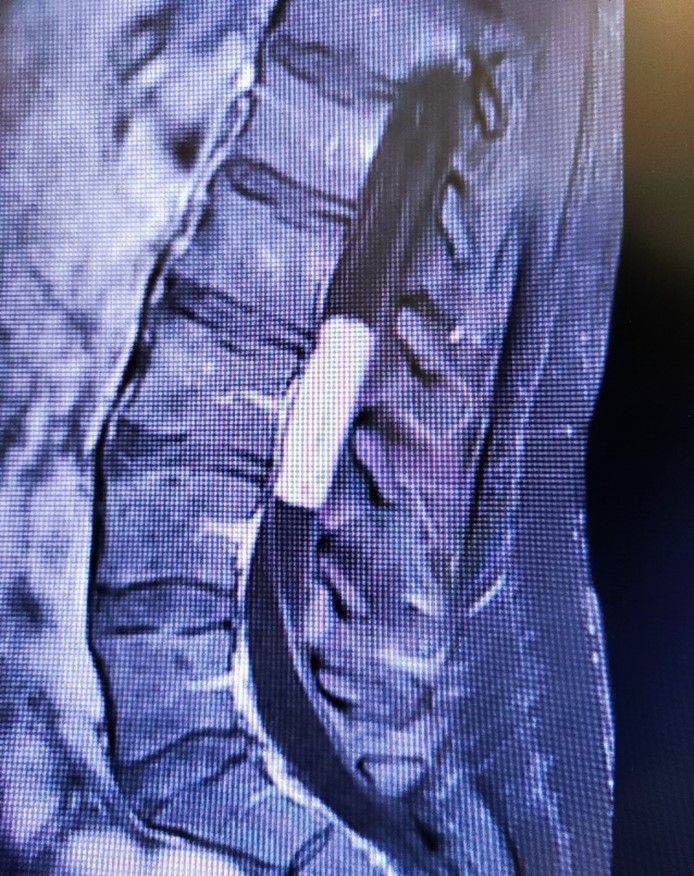
Рис.2 Интрадурально на уровне L2-L4 позвонков определяется опухоль, выполняющая просвет дурального мешка, имеющая четкие неровные контуры, на постконтрастных изображениях интенсивно накапливающая контрастное вещество (миксопапиллярная эпендимома).
Экстрадуральные опухоли - не совсем точно относить их к опухолям спинного мозга, т.к. они развиваются из структур позвоночника или эпидуральных тканей. Составляют около 55% всех спинальных опухолей. Самые частые экстрадуральные опухоли - это метастазы других опухолей (80%). Рак легких, молочных желез, почек, простаты особенно часто дает метастазы в позвоночник. Также могут быть плазмоцитома, лимфома, саркома, остеома и хондрома. Опухоли тела позвонка могут привести к спонтанным переломам позвоночника с полным повреждением спинного мозга.
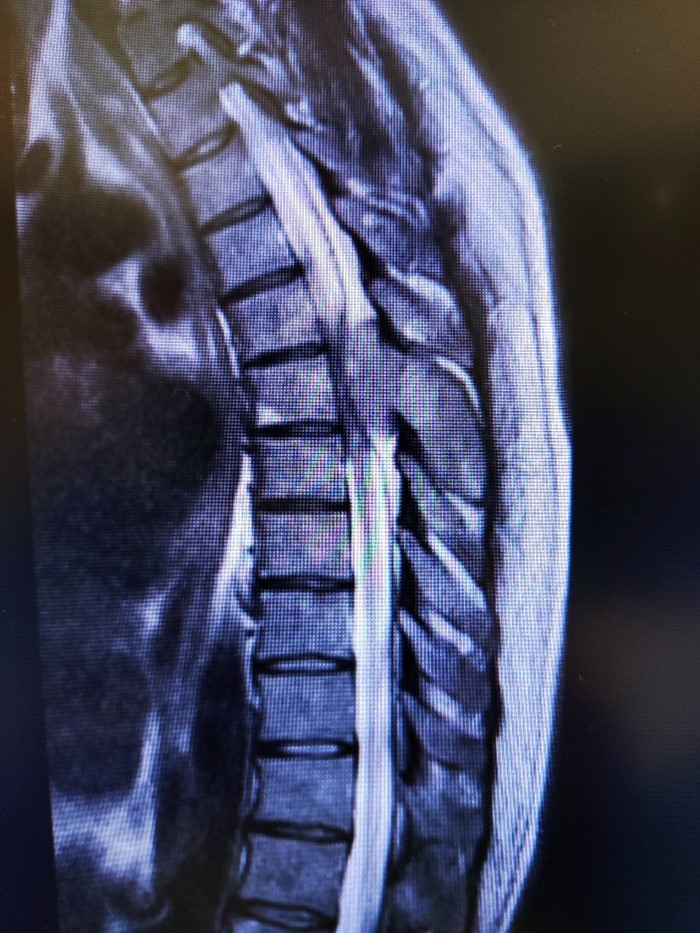
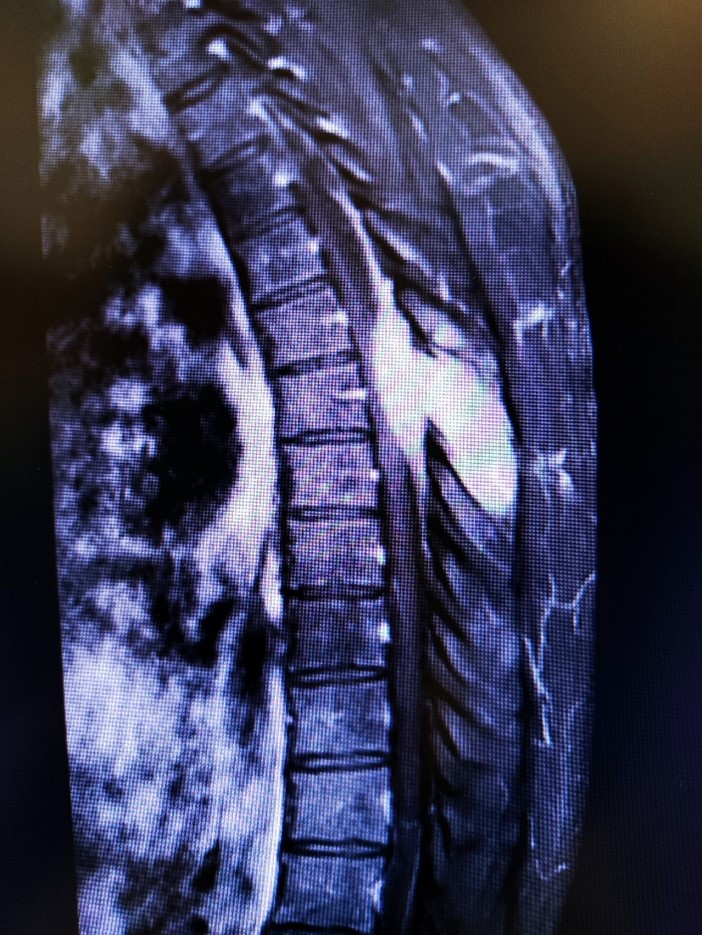
Рис.3 Экстрадуральная опухоль позвоночного канала на уровне Тн5/Тн6/Тн7 позвонков, неоднородной, преимущественно солидной структуры, вовлекшая в процесс дуги и отростки Тн6 и Тн7, вызвавшая ликворный блок и компрессионную миелопатию
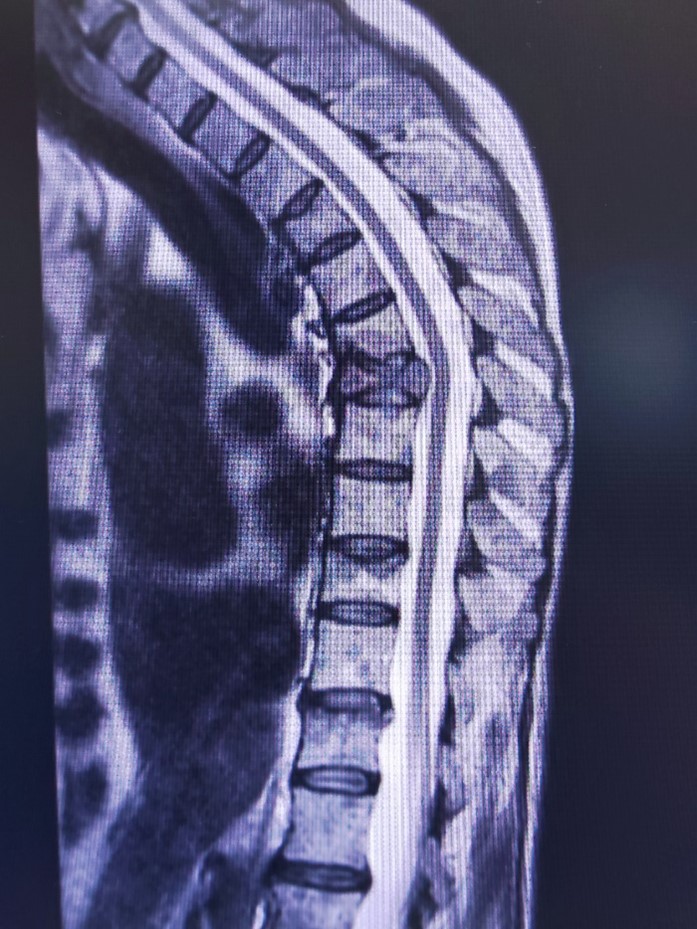
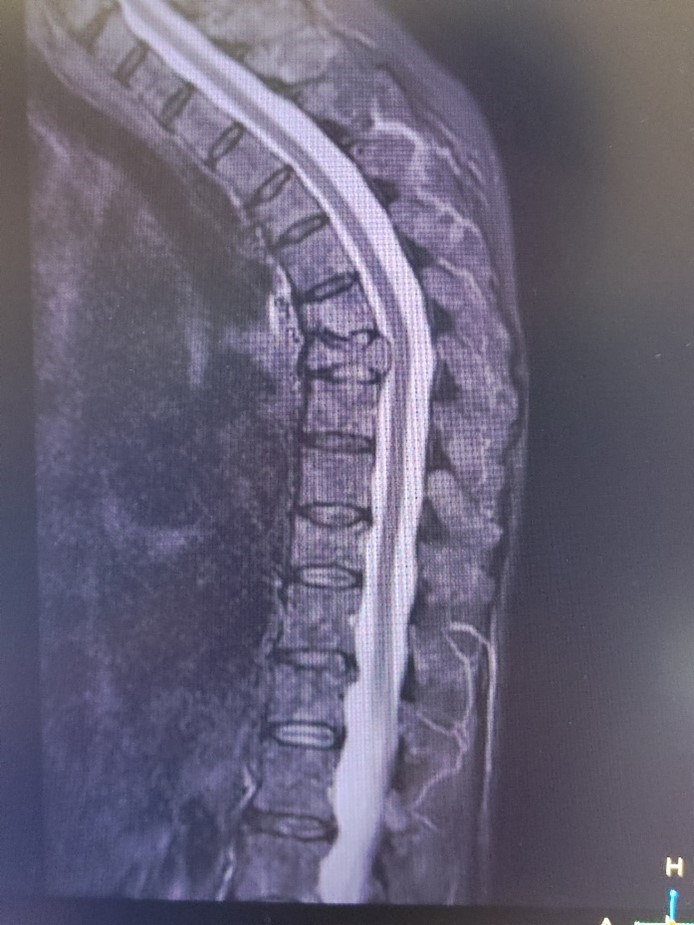
Рис.4 Метастатическое поражение костных структур, с патологическим переломом тела позвонка Тн7.
Клиническая картина
Длительное время опухоли могут «молчать». Симптомы появляются, когда опухоль механически раздражает, сдавливает или разрушает прилежащие анатомические структуры, нарушает ток спинномозговой жидкости и препятствует нормальному кровоснабжению.
Клинические проявления опухолей спинного мозга различны. Это корешковые, сегментарные и проводниковые расстройства, которые проявляются болью, нарушением чувствительности и параличами.
Корешковый синдром:
- Боли, усиливающиеся в положении лёжа, при кашле и натуживании и стихающие в положении сидя;
- Частичное выпадение всех видов сенсорного восприятия.
Синдром Броун-Секара (поперечник канала поражён наполовину)
- Нарушения сенсорного восприятия;
- Снижение чувствительности мышц и суставов;
- Снижение болевого порога;
- Параличи областей, расположенных ниже опухоли.
Полное поперечное поражение
- Двухсторонние парезы областей, расположенных ниже опухоли;
- Нарушения функций таза.
ДИАГНОСТИКА
Диагноз опухолей спинного мозга устанавливается с учетом жалоб и анамнеза заболевания, данных общего и неврологического осмотра и результатов инструментальных исследований.
Классической диагностической методикой является рентгенография позвоночника, однако этот метод недостаточно информативен на ранних стадиях болезни, поскольку не позволяет выявлять изменения мягких тканей. В запущенных стадиях на рентгенограммах определяется разрушение или смещение позвонков.
Более достоверные результаты позволяет получить люмбальная пункция со специальными пробами и последующим исследованием цереброспинальной жидкости.
Наиболее информативным методом исследования является МРТ позвоночника, позволяющая оценить локализацию и размер опухоли спинного мозга, ее отношение к различным мягкотканным и костным структурам.
Диагноз подтверждают на основании результатов гистологического исследования образцов новообразования, полученных во время хирургического вмешательства.
ЛЕЧЕНИЕ
Лечение преимущественно оперативное. Цель операции — максимально радикальное удаление опухоли (но не в ущерб неврологическому статусу пациента). В редких случаях злокачественных опухолей (менее 10%) показано частичное удаление (для сведения к минимуму риска ухудшения неврологического статуса) в сочетании с адъювантной терапией (лучевой и/или химиотерапией).
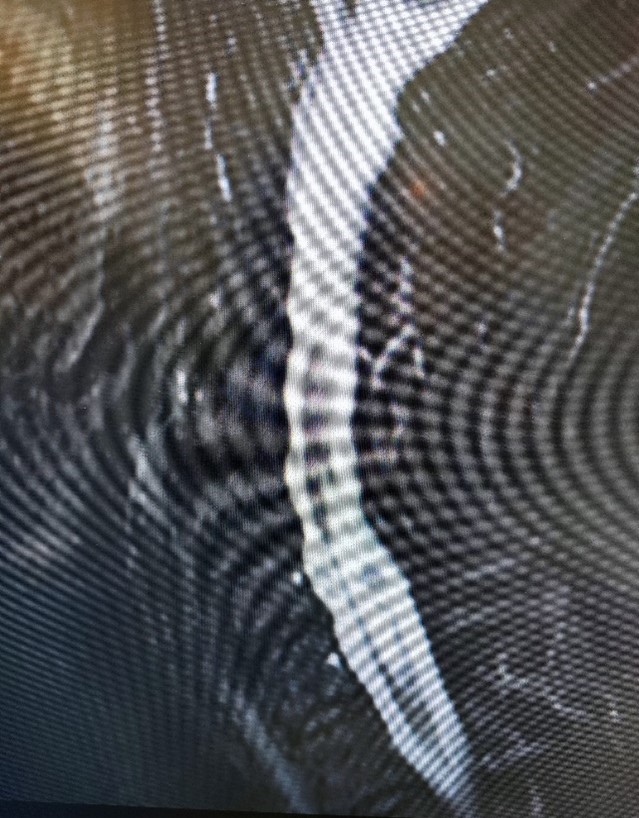
Рис. 5. Постоперационные кистозные изменения в спинном мозге, без признаков рецидива опухоли на момент исследования.
Все без исключения пациенты, оперированные по поводу опухолей спинного мозга, нуждаются в регулярных контрольных МРТ в связи с риском рецидива и/или продолжения роста опухоли (даже в случаях радикально удалённых доброкачественных опухолей).