Коронавирусная инфекция Covid-19 в офтальмологии
- если вы надели или сняли маску либо прикоснулись к ней, проведите гигиеническую обработку рук;
- носите маску так, чтобы она закрывала нос, рот и подбородок;
- после снятия маски кладите ее в чистый полиэтиленовый пакет; тканевые маски необходимо ежедневно стирать, а медицинские маски необходимо утилизировать с бытовым мусором;
- не следует применять маски с клапанами.
Однако при неправильном использовании лицевая маска не плотно прилегает к носу и щекам, что приводит к направлению потока выдыхаемого воздуха в сторону открытых глаз и может вызвать более активное испарение слезной жидкости с поверхности роговицы (рис.1).

Рисунок 1. Правила использования лицевой маски
Развитие признаков маска-ассоциированного синдрома сухого глаза наиболее вероятно у лиц, проводящих более 2 часов перед экраном компьютера, телевизора или мобильного телефона, которые одновременно находятся в маске. К факторам риска также относятся: пожилой возраст; период менопаузы у женщин; хирургия катаракты или рефракционная хирургия в анамнезе; ношение контактных линз.
В настоящее время от 5% до 50% населения разных стран имеют синдром сухого глаза (ССГ). С приходом эпохи коронавирусной инфекции число людей, страдающих данным заболеванием, стало непрерывно расти. По прогнозам ученых глазного института Индии, к 2030 году 45-50% населения всего мира будут иметь симптомы ССГ. Для снижения риска развития маска-ассоциированного синдрома сухого глаза необходимо:
- тщательно прижимать верхний край маски к носу и щекам;
- ограничить время пребывания в кондиционированном помещении;
- делать регулярные перерывы в работе с цифровыми устройствами, следуя правилу 20:20:20 (после каждых 20 минут работы необходимо делать перерыв на 20 секунд и смотреть на дальние объекты, находящиеся на расстоянии не менее 20 футов (6 метров));
- при появлении признаков дискомфорта в области глаз - обратится к офтальмологу.
Ежедневное использование лицевых масок успешно вошло в нашу жизнь, в то время как защите глаз (ношению очков, лицевых щитков) обычно не уделяют должного внимания, хотя она может являться эффективным методом защиты от коронавирусной инфекции в общественных местах. По данным научных исследований, пациенты, которые носят очки постоянно, реже болеют коронавирусной инфекцией.
В настоящее время существует несколько теорий, как именно вирус способен проникнуть в клетки глаза. Описано два основных клеточных инструмента, которые используются вирусом SARS-CoV-2 для проникновения в клетки хозяина: прикрепление к клетке опосредуется рецепторным Ангиотензинпревращающим ферментом 2 (ACE2) с последующим праймированием вирусного спайкового белка клеточной трансмембранной Сериновой протеазой 2 (TMPRSS2). Наличие белка TMPRSS2 в клетках эпителия здоровой конъюнктивы и роговицы человека до настоящего момента остается спорным. Тем не менее, вирусы, достигающие глазной поверхности, могут быть смыты со слезной жидкостью по носослезным каналам в носоглотку, а оттуда в дыхательные пути или желудочно-кишечный тракт. Там в большом количестве присутствует трансмембранная сериновая протеаза, способствующая возникновению заболевания.
Помимо прямого пути заражения, возникающего при контакте инфицированных капель с поверхностью глаза (например, при кашле или чихании инфицированного человека), существует возможность миграции вирусных частиц в глаз через кровеносное русло или из носоглотки через носослезный канал. По различным данным от 0,8% до 31,6% пациентов с коронавирусной инфекцией имеют поражение органа зрения: наиболее часто протекающее в форме конъюнктивита или переднего увеита, реже в форме панувеита, неврита или изменений на сетчатке (кровоизлияний, «ватных» очагов). Наиболее часто им подвержены пациенты со средне-тяжелой и тяжелой формой течения инфекции.
Китайские офтальмологи обнаружили антиген вируса SARS-CoV-2 в клетках конъюнктивы, радужки и трабекулы угла передней камеры глаза, полученных во время хирургического лечения пациентов с некомпенсированной глаукомой через 2 месяца после перенесенной коронавирусной инфекции. В настоящее время точно неизвестно, как вирус влияет на течение глаукомы, однако пациенты с выставленным диагнозом глаукомы, подозрением на глаукому, а также лица, чьи близкие родственники имеют данное заболевание, после перенесенной коронавирусной инфекции должны более внимательно контролировать свое внутриглазное давление, особенно те, кто перенес заболевание в средне-тяжелой или тяжелой форме.
Данные биопсий пациентов, умерших от COVID-19, говорят о возможности проникновения вируса в сетчатку глаза. Сетчатка имеет рецепторы ACE-2 на различных типах клеток, таких как клетки Мюллера, ганглиозные клетки, фоторецепторные клетки, а также на эндотелии сосудов, что делает ее доступной для прикрепления SARS-CoV-2. К настоящему времени проведено большое количество научных исследований, результат которых говорит о наличие признаков васкулита и ишемии сетчатки, а также истончения слоя нервных волокон фовеолярной области у пациентов, которые переносят коронавирусную инфекцию в среднетяжелой или тяжелой форме (рис. 2).
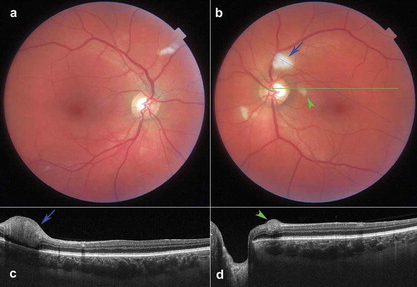
Рисунок 2. Изменения сетчатки
Пациенты могут отмечать снижение остроты зрения, появление пятен перед глазами как в момент заболевания, так и в течение нескольких месяцев после перенесения коронавирусной инфекции. При возникновении подобных жалоб пациент должен обязательно обратится к офтальмологу.