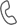Холангит
Врач-хирург
хирургического отделения №1
Шут А.Н.
Холангит – это воспаление желчных протоков неспецифического характера, которое может протекать в острой или хронической форме. Ключевыми симптомами заболевания являются: желтуха, боль в правом боку, расстройства пищеварения (диспепсия). В большинстве случаев холангит сочетается с другими заболеваниями билиарной системы, в изолированном виде патология выявляется крайне редко.
Воспалительный процесс при холангите может развиться во вне- или внутрипеченочных желчных протоках. Он приводит к инфицированию желчи, нарушению проходимости пораженных протоков, застою желчи в желчевыводящих путях. Страдают данной патологией преимущественно женщины зрелого и пожилого возраста – от 50 до 60 лет.
Виды
В зависимости от особенностей течения, тяжести клинических проявлений различают острый и хронический холангит.
Острый холангит у взрослых характеризуется ярко выраженной симптоматикой. На основании патоморфологических изменений пораженных тканей выделяют 4 его формы:
- Катаральный;
- Гнойный;
- Дифтеритический;
- Некротический.
Последние две формы острого процесса наиболее опасны для пациента.
Хронический холангит протекает волнообразно, нередко – со стертыми симптомами. Он не всегда является исходом нелеченной острой формы болезни, в ряде случаев с момента дебюта болезни характеризуясь затяжным малосимптомным течением.
Классификация хронического холангита включает такие его формы:
- Латентная (характеризуется сглаженной симптоматикой);
- Рецидивирующая;
- Септическая;
- Абсцедирующая;
- Склерозирующая
По причине воспалительного процесса выделяют инфекционный (бактериальный, вирусный, паразитарный) и неинфекционный (асептический) холангиты. Асептический вариант на начальной стадии развивается без участия инфекции в результате заброса сока поджелудочной железы в желчные пути. Позже возможно инфицирование уже воспаленных протоков.
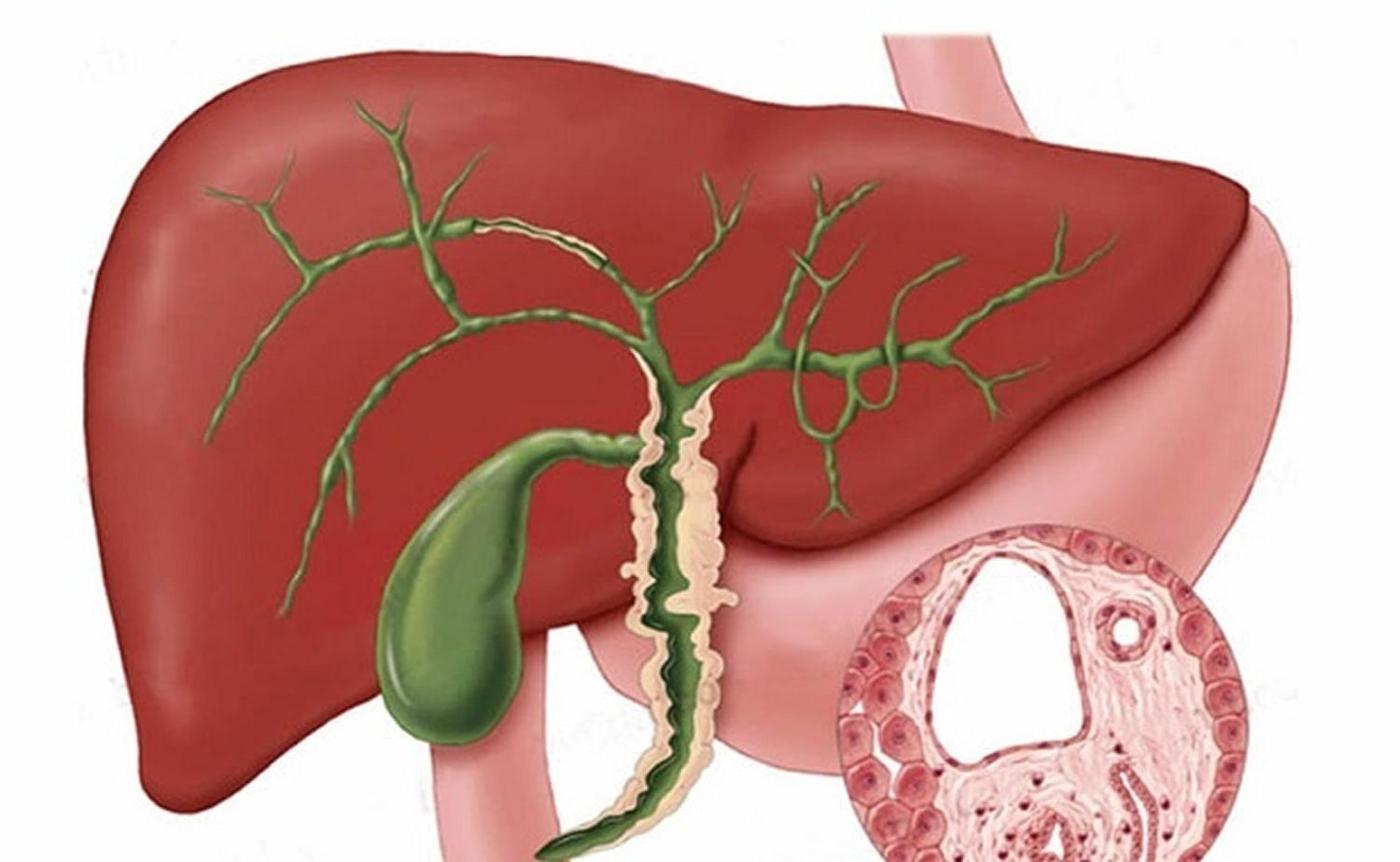
В зависимости от того, какие участки желчных путей поражены, различают:
- Папиллит (воспалительный процесс локализуется в области фатерова сосочка);
- Холедохит (поражен общий желчный проток);
- Ангиохолит (в патологический процесс вовлечены вне- и внутрипеченочные протоки).
Симптомы холангита
Клиническая картина заболевания зависит от формы патологии. Симптомами острого холангита становятся:
- Высокая температура тела до 39–40 градусов, возникающая внезапно и остро;
- Сильные по интенсивности боли в правом боку, отдающие в брюшную полость, правое плечо, лопатку, иногда руку;
- Пожелтение кожи, слизистых оболочек полости носа и рта, склер глаз.
Такая симптоматика является классической для холангита и называется триадой Шарко. Она дополняется:
- Сильным ознобом;
- Тошнотой;
- Диспепсическими явлениями;
- Повышенной потливостью;
- Общей слабостью.
На фоне желтухи пациентов беспокоит выраженный кожный зуд, мешающий нормальному сну. Отмечаются заметное снижение аппетита, сильные головные боли, частые приступы диареи и тошноты, иногда с рвотными позывами.
Признаками хронического холангита являются:
- Тупые боли низкой интенсивности в правом боку;
- Тошнота, усиливающаяся после приема пищи;
- Дискомфорт, чувство тяжести и распирания в эпигастральной области;
- Повышенная утомляемость;
- Повышение температуры до субфебрильных значений.
Желтуха при хронических формах холангита возникает не сразу; как правило, пожелтение кожи говорит о запущенной стадии заболевания.
Причины развития холангита
В зависимости от механизма возникновения холангит может быть инфекционным и асептическим. Причинами инфекционных форм патологии становятся:
- Бактериальные поражения желчных протоков (чаще всего возбудителями являются кишечная и синегнойная палочка, стафилококки, энтерококки);
- Вирусы, что в основном наблюдается при вирусных гепатитах;
- Паразиты, попадающие в просвет протоков на фоне аскаридоза, лямблиоза и других глистных инвазий.
Асептический холангит развивается из-за раздражения стенок желчных протоков вследствие аутоиммунных процессов и неинфекционных заболеваний, а присоединение инфекции является уже вторичным. Непосредственными причинами могут стать:
- Болезнь Крона;
- Неспецифический язвенный колит;
- Ревматоидный артрит;
- Системные васкулиты;
- Тиреоидит.
Факторами, которые предрасполагают к развитию патологии, являются:
- Структурные аномалии развития билиарной системы;
- Рак желчного пузыря и ходов;
- Холедохолитиаз – закупорка желчных протоков конкрементами;
- Стеноз желчевыводящих ходов;
- Дискинезия желчевыводящих путей.
Предпосылкой также может служить травма желчных протоков и пузыря.
Диагностика холангита
При подозрении на холангит назначается комплексное обследование, включающее в себя:
- Ряд лабораторных анализов крови;
- Ультразвуковое сканирование органов брюшной полости и печени;
- Ультрасонографию желчного пузыря и протоков;
- Эндоскопическое обследование желчных протоков;
- Рентгенографию органов брюшной полости;
- Холангиографию.
В некоторых случаях дополнительно используется КТ или МРТ, рентгеноконтрастные методы обследования. Назначается консультация гепатолога, инфекциониста, эндокринолога и других специалистов по мере необходимости.
Лечение холангита
Основными направлениями терапии становятся:
- Купирование воспалительного процесса с учетом причины происхождения холангита;
- Предупреждение осложнений;
- Снятие симптомов интоксикации.
Консервативная тактика избирается только в случаях, когда нарушений процесса желчеотведения не выявлено. В таких ситуациях пациентам показан постельный режим, строгое соблюдение диеты, прием ряда медикаментозных средств различного действия.
При наличии проблем с желчеотведением показано хирургическое лечение холангита. Тактика действий выбирается с учетом выраженности патологического процесса, локализации воспаления, наличия сопутствующих заболеваний и других индивидуальных параметров пациентов.
Могут быть назначены следующие процедуры:
- Эндоскопическая папиллосфинктеротомия – малоинвазивный режим операции при воспалении фатерова соска, во время которой его рассекают папиллотомом и таким образом восстанавливают отток желчи;
- Удаление камней из желчного протока – используется при холедохолитиазе, представляет собой эндоскопическое или открытое вмешательство, при котором желчный проток вскрывается, а конкременты извлекаются (иногда предварительно проводится дробление);
- Эндоскопическое стентирование холедоха – процедура по установке специального эндопротеза в общий желчный проток, которые обеспечивает адекватный отток желчи;
- Чрескожное печеночное дренирование желчевыводящих путей – представляет собой пункцию с установкой катетера, через который в дальнейшем можно проводить санацию, вводить лекарственные препараты и т.д.;
- Наружное дренирование желчных протоков, пузыря – комплекс операций, необходимых для временного отведения желчи.
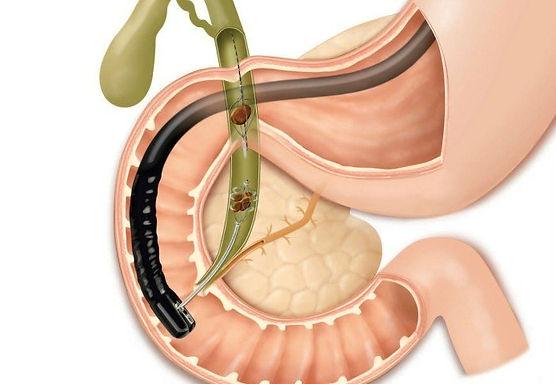
В самых сложных и запущенных случаях может потребоваться трансплантация печени.
Профилактика холангита
Основами профилактики холангита являются:
- Ведение активного, здорового образа жизни;
- Отказ от вредных привычек;
- Своевременное лечение острых заболевания билиарной системы и пищеварительного тракта;
- Контроль и динамическое наблюдение при наличии хронических воспалительных заболеваний желчного пузыря, желудка, печени и т.п.;
- Отказ от самолечения;
- Предупреждение паразитарных заболеваний.
Пациентам, которые перенесли операции по поводу органов брюшной полости, особенно после удаления желчного пузыря, необходимо находиться на учете у гастроэнтеролога и регулярно проходить обследования.
Реабилитация
Длительность периода восстановления после оперативного лечения холангита зависит от формы и тяжести болезни, времени обращения за медицинской помощью, особенностей здоровья пациента и качества соблюдения врачебных рекомендаций. В целом, прогнозы положительные, так как в половине случаев диагностируются неосложненные формы холангита.
Осложнения встречаются менее, чем у 40% пациентов. Ими становятся:
- Цирроз печени;
- Печеночная недостаточность;
- Холецистит;
- Панкреатит;
- Гепатит.
В редких случаях развивается полиорганная недостаточность. Иногда у людей с острым холангитом возникают септические состояния.
Для предупреждения осложнений и успешного выздоровления необходимо:
- Соблюдать назначенную диету, исключив любые жирные, жареные продукты, ограничив потребление соли, кислоты и приправ;
- Проходить физиотерапевтические курсы реабилитации (УВЧ, лечебные ванны, электрофорез и т.д.);
- Принимать лекарственные препараты в соответствии с рекомендациями лечащего врача;
- При любых ухудшениях состояния сразу повторно обращаться за помощью;
- Регулярно посещать гастроэнтеролога для профилактических обследований.
После операции могут быть назначены контрольные лабораторные исследования, инструментальные методы диагностики, от которых не стоит отказываться. Они помогут выявить признаки осложнений на ранней стадии и своевременно предпринять необходимые меры.